子宮内膜症
(骨盤子宮内膜症)
私たちは、皆さまが「すぐ次のライフステージでも素敵に花開きますように」という想いを込めて当院を開院いたしました。
子宮内膜症においても、早めに適切な治療を行うことで将来的なあらゆるリスクを低減させることが可能になると考えております。
子宮内膜症(骨盤子宮内膜症)とは
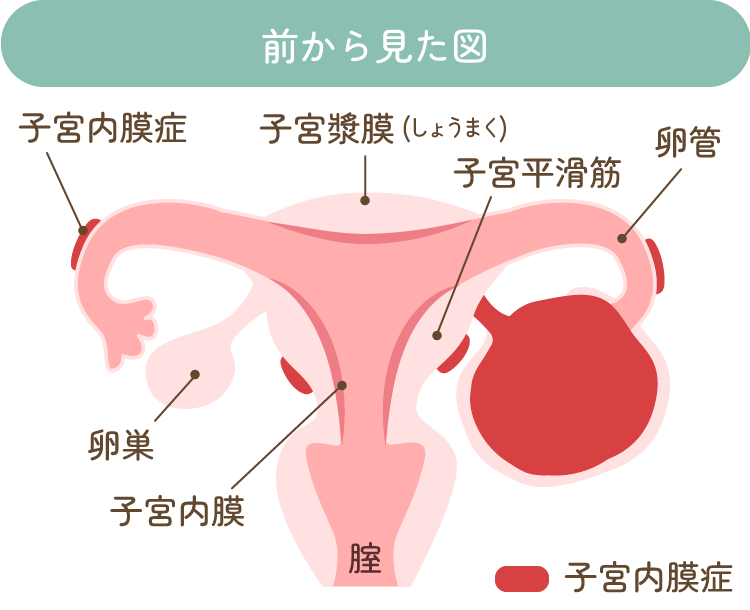
子宮内膜またはそれに似た組織が何らかの原因で、本来あるべき子宮の内側以外の場所で発生し発育する疾患が子宮内膜症です。子宮以外にできた子宮内膜組織は、女性ホルモンの影響を受けて、本来の子宮内膜と同じように月経周期に合わせて増殖し、月経時の血液が排出されずに体内に溜まることでその場で炎症が生じます。ご存じの通り月経はおよそ月に1回生じますので、この炎症が毎月のように繰り返されてしまう、この慢性的な炎症の繰り返しが、まさに子宮内膜症の大きな問題点です。炎症があると、多少なり痛みとして自覚されます。つまり、子宮内膜症は慢性炎症とともに慢性的な痛み(月経痛、慢性疼痛)も伴い得る病気です。
20~30代の女性に発症することが多く、そのピークは30~34歳にあるといわれています。
また、炎症の繰り返しによって生じた癒着※は、さらなる月経痛や不妊症の原因にもなります。そして、癌化のリスクも有し、閉経後も完全には気が抜けません。
皆さまに分かっていただきたいことは、子宮内膜症とは、付き合っていく病気である、ということ。風邪のように、一時的にひどくなり治っていく病気とは全く異なります。子宮内膜症については、正しく理解し、正しく付き合っていくことが非常に大切です。
- 癒着とは、本来は離れている臓器や組織がくっついた状態を呈することです。
子宮内膜症の原因
原因は明確には解明されていませんが、月経時に剥がれ落ちた子宮内膜組織が卵管を逆流して他の部位に付着し、そこで増殖や出血を繰り返すことで発症する、という"逆流説"が最有力です。
しかし、この逆流説だけでは説明のできない子宮内膜症も存在し、原因は複数存在するとも考えられています。
好発部位
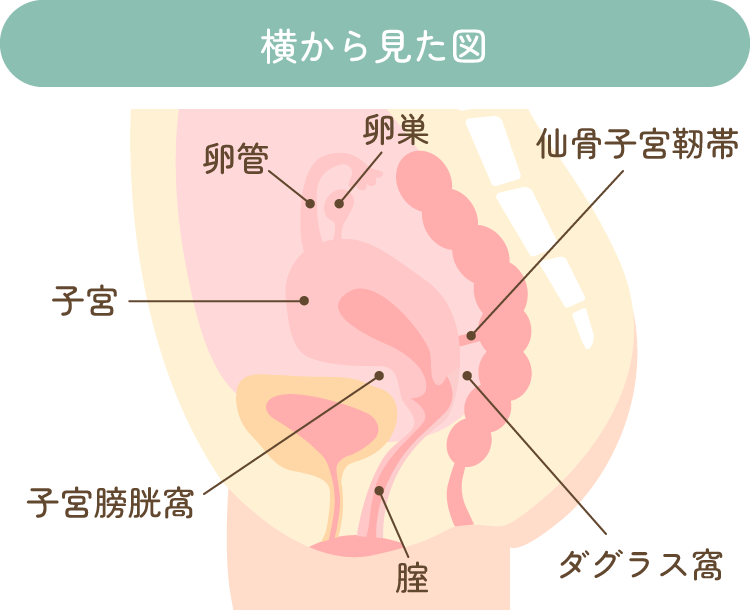
子宮内膜症が生じやすい場所としては、ダグラス窩(子宮と直腸の間のくぼみ)、仙骨子宮靭帯(子宮を後ろから支える靭帯)、卵巣、卵管や膀胱子宮窩(子宮と膀胱の間のくぼみ)などがあげられます。稀ではありますが肺や腸にもできることがあります。
子宮内膜症の症状・将来的にもたらしうる病気
痛み
「痛み」といっても、子宮内膜症が引き起こす痛みには様々な種類があります。
まずは、月経痛。月経痛は、子宮内膜症の患者様の約90%にみられます。
この他、月経時以外にも腰痛、下腹痛、排便痛、肛門の奥の方の痛み、性交痛などがみられます。前述のように子宮内膜症は20~30代の女性に多く発症し、加齢による女性ホルモン分泌の減少を境に症状はおさまります。しかし、このような痛みが繰り返し長く起こることで、痛みを感じやすくなってしまう状態に移行し、痛みが複雑化してしまうことがあります。
また、卵巣に子宮内膜症を抱えている方においては、病巣部分が破裂し、突然に激しい腹痛を起こすことがあります。
不妊症 ~ 周産期合併症・癌化のリスクまで
妊娠を希望する生殖年齢の女性では「不妊」が問題となります。妊娠の希望のある内膜症患者様の約30%に不妊があると考えられています。ご自身の症状を軽視せず、早めに婦人科で治療しておくことで将来の不妊リスクを最小限に抑えるということは決して不可能ではありません。
この他、子宮内膜症を罹患されている方は、子宮内膜症を持たない方と比較し、前置胎盤、常位胎盤、早期剥離、卵巣がん、脳梗塞、一過性脳虚血発作、狭心症、骨粗鬆症などの発症リスクが高いとされています。
特に卵巣がん、子宮内膜症の癌化には要注意です。ですが、きちんと子宮内膜症の有無を診断しておくことにより、癌化リスクについて正しく恐れ、定期検診をどのように受けておけばよいかご自身の中で指針を立てることができます。
月経痛や慢性的な骨盤痛の自覚がある場合には、無理せずご相談ください。
検査方法
まずは問診が最重要ですが、子宮内膜症の診断には、内診や、経腟超音波検査、MRIなどの画像検査がよく用いられます。血液検査(主にCA125という腫瘍マーカー数値)もときに有用です。また、臓器や腸管の癒着状況を詳しく調べる際には腹腔鏡検査が行われることがあります。
経腟的な診察が不可能な方においても、子宮の後ろ側や直腸周囲の病変も観察するために、内診や経腟超音波検査に代わって直腸診や経直腸超音波を行うことがあります。診察中に痛みや不快感があった場合はその場で遠慮なく医師や看護師に声をかけてください。
治療法
子宮内膜症の治療には様々な方法があります。
薬物療法
- 鎮痛剤
- 低用量エストロゲン・プロゲスチン配合薬(低用量ピル)
- GnRHアナログ製剤(アゴニスト「リュープリン」・アンタゴニスト「レルミナ」)
- ジエノゲスト「ディナゲスト」・「ジエノゲスト」
- レボノルゲストレル放出子宮内システム「ミレーナ」
- 漢方
手術療法
- 保存的手術療法(病巣のみを除去する手術)
- 根治的手術療法
大前提として、年齢・病巣・症状・出産希望などに応じて治療選択肢を選定していく必要があります。
皆様それぞれ適した治療法が異なります。時折、ご友人や知人の治療内容を参考にされる方がいらっしゃいますが、患者様ご自身のライフプランに応じて、最適な中長期的治療戦略を一緒に計画していきましょう。
子宮筋腫
子宮筋腫とは
皆様の中には、すでに「子宮筋腫」という響きに馴染みがある方もおられるかもしれません。子宮筋腫とは、子宮の壁を構成している平滑筋という筋肉組織由来の良性腫瘍です。30代女性のおよそ30%に認められる比較的高頻度にみられる疾患です。健康診断や妊娠確認の際に初めて子宮筋腫が分かることも多くあります。
子宮筋腫の原因はよくわかっていませんが、子宮の平滑筋の中にある細胞が遺伝など何らかの原因によって筋腫として発生し、女性ホルモンによって大きくなる性質があるため、月経を認める間は年齢とともに大きくなるといわれています。閉経し、卵巣からのホルモン分泌が低下すると筋腫は徐々に小さくなり、症状も改善してゆきます。
分類と症状
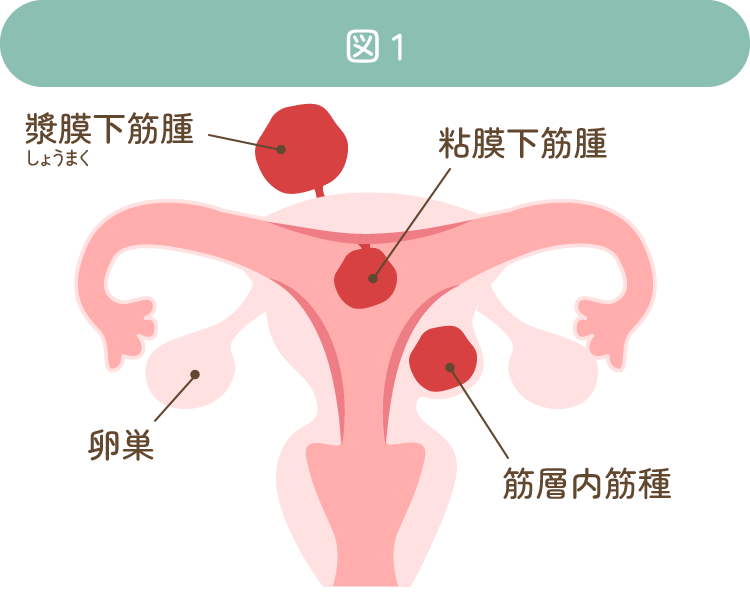
子宮筋腫は発生する部位により、漿膜下筋腫、筋層内筋腫および粘膜下筋腫に分類されます(図1)。また出血、壊死、石灰化、水腫様などの変性をおこすことがあります。
症状としては、過多月経、過長月経、月経痛、腹部腫瘤触知、貧血、頻尿、排尿困難、便秘、腰痛など多岐にわたります。出現する症状の種類や程度は子宮筋腫のある部位、大きさや個数などによって異なります。発生部位によっては不妊や流早産の原因にもなりえます。
粘膜下筋腫
子宮内膜(粘膜)すぐ下に発生し、子宮内腔側へ突出するように発育する筋腫です。突出度にもよりますが、小さくても過多月経や重症貧血、不妊の原因となりえます。薬物療法を選択することもありますが、長い目でみたときに、手術療法をお勧めさせていただくことが多いものです。
筋層内筋腫
その名の通り、子宮筋層の中に発生する筋腫です。筋腫核が大きくなるにつれて、粘膜下筋腫同様子宮内膜が内腔側へ圧排され、これにより過多月経~貧血、月経痛を起こすようになります。
漿膜下筋腫
ここでいう漿膜とは、子宮表面を覆う腹膜というもの(子宮の一番外側の膜)のことです。子宮から外側に筋腫が突出するもので、前者に比べ症状が出にくいのが特徴です。そのため、無症状でご自身では全く気が付かれないことが多く、自覚するころには仰向けになったときに触知できるほど増大していることもしばしばです。発生場所によっては隣接する膀胱や腸管を圧排することで、頻尿や排尿障害、便秘などを生じえます。また、稀に根元がねじれて激しい痛みを生むこと(捻転)があります。
検査・診断
婦人科診察と超音波検査で診断します。大きな筋腫や手術を考える場合にはMRI検査を検討します。大きな筋腫は悪性の子宮肉腫という疾患との区別が難しいことがあります(大きな筋腫の約0.5%は子宮肉腫といわれています)。まれに、充実性の卵巣腫瘍との鑑別を要することもあります。MRI画像や大きさ、年齢、大きくなるスピードなどで総合的に判断します。
治療
子宮筋腫があっても症状がなく、それほど大きくないものであれば、定期的に検診を受けるだけで、特に治療は必要としません。しかし、サイズの大きいもの、増大傾向が著しいもの、とくに症状を伴い日常生活に支障が出るものの場合には積極的な治療を考慮します。
薬物療法
対処療法
- 低用量エストロゲン・プロゲスチン配合薬(低用量ピル)
- GnRHアナログ製剤(アゴニスト「リュープリン」・アンタゴニスト「レルミナ」)
- プロゲスチン製剤「ディナゲスト」・「ジエノゲスト」
- レボノルゲストレル放出子宮内システム「ミレーナ」
- 鎮痛剤
- 漢方
など
偽閉経療法
- GnRHアナログ製剤(アゴニスト「リュープリン」・アンタゴニスト「レルミナ」)
手術療法
- 保存的手術療法(子宮筋腫核出術)
- 根治的手術療法(子宮全摘術)
子宮筋腫の手術療法について ※当院では行っておりません。
- ① 子宮全摘術
- 妊娠の希望や予定がなく、子宮温存の必要性がない場合の治療方法の一つです。開腹、腹腔鏡、腟側からの操作のみによる腟式の術式があります。近年、婦人科手術では腹腔鏡手術が普及し、腹腔鏡下子宮全摘術は病変の大きさや可動性の有無などを考慮して広く施行されています。また、近年ロボット支援腹腔鏡手術も広く行われるようになりました。腟式子宮全摘術は、経腟分娩歴があり、子宮の可動性が良く、腹腔内の癒着が想定されない場合に選択されることがありますが、腹腔鏡手術の普及により減少してきています。
- ② 子宮筋腫核出術
- 妊娠の希望や予定がある生殖年齢の方を対象とすることが多い手術方法です。子宮筋腫の部分だけをくり抜く方法で、妊娠に必要な子宮体部を残すことが可能です。発生部位、大きさや数などを考慮し、開腹手術か腹腔鏡手術かを選択します。子宮自体を残すため子宮筋腫の残存や再発リスクがあります。
- ③ 子宮鏡下子宮筋腫摘出術
- 子宮腔内に突出したあまり大きくない粘膜下筋腫が対象となります。子宮筋腫の大きさや内腔への突出する程度によって手術適応が決まります。
- ④ 子宮鏡下子宮内膜焼灼術(マイクロ波子宮内膜焼灼術:MEA)
- 子宮内に器具を挿入しマイクロ波によって子宮内膜を壊死させる方法です。子宮筋腫自体を治療する手術ではないため、子宮筋腫の縮小などは期待できません。過多月経などの症状緩和が期待でき低侵襲ですが、これから妊娠希望の方へは勧められません。また子宮内腔や子宮壁の状態によっては適応とならないことがあります。
- ⑤ 子宮動脈塞栓術(UAE)
- 鼠径部から血管内にカテーテルを挿入し、X線透視下に血管塞栓物質を子宮動脈に詰め込み、血流を遮断することで子宮筋腫を縮小させる方法です。症状の緩和は期待できますが、治療後の疼痛、感染、発熱、倦怠感、卵巣機能低下など合併症もあります。また妊娠する機能も低下することが報告されているため、これから妊娠希望の方へは勧められません。合併症などにより手術が困難な場合や、緊急で出血のコントロールが必要な場合などに選択され、一般的には対象となる症例はあまり多くありません。
いずれの治療法にも長所と欠点があります。年齢、今後の妊娠予定、子宮筋腫の大きさ、部位、数、癒着の有無などを考慮して治療方針を決めていきましょう。
なお、当院では子宮筋腫に対する手術加療を行っておりませんが、手術加療が可能な適切な施設をご紹介することが可能です。お気軽にお尋ねください。
子宮腺筋症
子宮腺筋症とは
子宮腺筋症は、本来は子宮内に限局する子宮内膜様組織が、子宮筋層内に認める病気です。子宮筋層をびまん性、または限局的に腫大させ、子宮内膜の変形・拡張、子宮収縮のアンバランス化などにより月経困難症・過多月経などの月経随伴症状や不正性器出血を引き起こします。性交痛・排便痛・慢性骨盤痛・腹満感などの原因となる疾患です。子宮内膜症・子宮筋腫などの疾患と合併することも多く、臨床症状もリンクします。
妊娠分娩・流産・子宮手術(子宮内容除去術、帝王切開術など)などが発症のリスク要因となり、30~50代の女性に好発します。非常に稀に、こうした出産歴や手術歴がなくとも子宮腺筋症を発症する若年症例も存在します。
子宮腺筋症は症状により、生活の質を著しく損なうだけでなく、不妊症および流産を増加させることが知られています。また、妊娠高血圧症候群、前置胎盤、早産などといった、子宮腺筋症と妊娠中の合併症との関連も示唆されています。
超音波・MRIなどの画像検査の進歩により子宮腺筋症と診断される機会が増えつつあります。特に、MRI検査は感度や特異度、正診率が超音波検査より高く、有用な診断ツールといえます。最近ではMRI画像上の子宮腺筋症の局在により、子宮腺筋症を下記のように分類することが増えてきました。
この分類の中でも、特にSubtypeⅡ(外因性)は、子宮内膜症を併発し、この子宮内膜症病巣から直接的に子宮筋層へ浸潤してきたものと考えられています。
表.MRIによる子宮腺筋症の分類
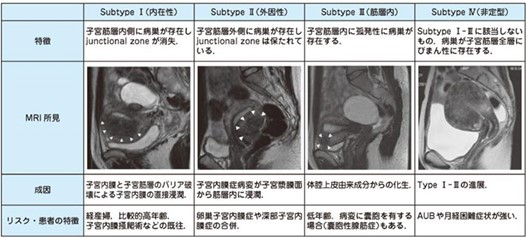
日本産婦人科医会 研修ノート、1) Kishi Y, et al. Four subtypes of adenomyosis assessed by magnetic resonance imaging and their specification. Am J Obstet Gynecol. 207(2): 114.e1-7, 2012より引用
※AUB:異常子宮出血のこと
治療
子宮腺筋症の治療として、以下のような薬物療法・手術療法が行われています。
結果として、子宮内膜症や子宮筋腫の治療と類似した内容となりますが、各疾患によって細かな調整が必要となります。ひどくなる前に、早めの治療介入を強くお勧めします。
薬物療法
- 鎮痛剤
- 低用量エストロゲン・プロゲスチン配合薬(低用量ピル)
- ジエノゲスト「ディナゲスト」・「ジエノゲスト」
- GnRHアナログ製剤(アゴニスト「リュープリン」・アンタゴニスト「レルミナ」)
- レボノルゲストレル放出子宮内システム「ミレーナ」
- 漢方
手術療法
- 保存的手術療法(病巣のみを除去する手術)
- 根治的手術療法
子宮腺筋症に対する手術療法
- ① 子宮腺筋症核出術
- 挙児希望がある方が対象であり、子宮腺筋症の病巣部分のみを切除し、子宮を温存する術式です。ただし、この手術は保険適応がありません(2025年1月現在)。子宮腺筋症による出血・疼痛などの症状緩和に優れた効果があるとされます。妊娠中の合併症が多いことから、高次医療機関において妊娠~出産管理まで一元的に管理いただくのが望ましいでしょう。
- ② 子宮全摘術
- 挙児希望がない方に対して、根治的な術式として子宮を摘出する方法です。
開腹手術だけでなく、腹腔鏡手術・ロボット支援腹腔鏡手術などの低侵襲手術も広く行われています。どの術式が適切かはMRIなどでの子宮の大きさ・癒着の程度などにより判断します。
なお、当院では子宮腺筋症に対する手術加療を行っておりませんが、手術加療が可能な適切な施設をご紹介可能です。
お気軽にお尋ねください。
婦人科でよく用いる薬物療法について
- 月経困難症、子宮内膜症や子宮筋腫、子宮腺筋症などの症状を想定しております。
鎮痛剤
子宮収縮による痛み軽減などに有用です。特にロキソプロフェンなどの非ステロイド抗炎症剤には子宮内膜で作られるプロスタグランジンを少なくする働きがあり、早めに服用するのが効果的です。ホルモン療法との併用も可能です。
作用機序や形態の違いによって、複数種類があります。
低用量エストロゲン・プロゲスチン配合薬(低用量ピル)
低用量ピル(OC/LEP)早見表
| 黄体ホルモンの 世代 |
エストロゲンの 種類・量 |
プロゲスチンの 種類・量 |
周期内変化 | 特長 | |
|---|---|---|---|---|---|
| <LEP(低用量エストロゲン・プロゲスチン配合薬(低用量ピル))> | |||||
| ルナベルULD | 第1世代 | EE 20μg | NET 1000μg | 一相性 | コストパフォーマンスが高い |
| フリウェルULD | |||||
| ルナベルLD | EE 35μg | ||||
| フリウェルLD | |||||
| ジェミーナ | 第2世代 | EE 20μg | LNG 90μg | 連続投与可能、子宮内膜抑制作用が比較的強い | |
| ヤーズ | 第4世代 | DRSP 3000μg | 抗アンドロゲン作用+抗ミネラルコルチコイド作用(+) →ニキビやむくみ改善を期待できる |
||
| ドロエチ | |||||
| ヤーズフレックス | フレックス投与可能 | ||||
| アリッサ | E4 15.0mg | 国内で初めエステトロールを採用 →血栓症・乳がんリスク低減が期待できる |
|||
| <OC(経口避妊薬)> | |||||
| トリキュラー | 第2世代 | EE 30~40μg | LNG 50~125μg | 三相性 | 不正出血が少ない |
| ラベルフィーユ | |||||
| マーベロン | 第3世代 | EE 30μg | DSG 150μg | 一相性 | 抗アンドロゲン作用を有する →ニキビに有効 |
| ファボワール | |||||
2025年7月現在、低用量エストロゲン・プロゲスチン配合薬には、「ルナベル®配合錠LD」・「ルナベル®配合錠ULD」・「フリウェル®配合錠LD」・「フリウェル®配合錠ULD」・「ヤーズ®配合錠」・「ドロエチ®配合錠」・「ヤーズフレックス®配合錠」・「ジェミーナ®配合錠」・「アリッサ®配合錠」があります。
これらには排卵抑制作用があります。そのため、結果的に避妊効果も有しますが、日本では避妊目的に処方される「経口避妊薬」とは区別され、あくまで月経困難症や子宮内膜症などの疾患の治療を目的として処方されます。
含有されているホルモンの種類・量の違いや、内服方法(月に1回月経をおこすのか、3~4か月に1回月経をおこすのか)の違いなどによって、製剤にそれぞれ特徴があります。患者様の症状・背景・ニーズを考慮し、適したものを選択します。
飲み始めて1~2か月はからだが順応していくために必要な期間です。少量の性器出血や吐き気、乳房の張りなどが生じる可能性があります。通常は飲み続けるうちにおさまりますので、少なくとも2~3か月は根気よく継続していきましょう。しかし、中には血栓症という重大な副作用がおきることが報告されています。ふくらはぎの強い痛み、息切れ、激しい頭痛、激しい胸痛などを自覚した場合にはすぐにご連絡いただくか、別の病院におかかりになる場合は薬を服用していることを担当医に告げてください。症状に応じて、血液検査などを適宜行います。
特に副作用がなければ、ご自身のライフプランに沿って適切な時期まで内服を継続することが可能です。40歳以降の方は血栓症のリスクが高まるため、治療効果や副作用の具合をみながら適宜他の治療法に変更していきます。
ただし、下記に該当する方には処方できません。
- 妊娠の可能性がある方
- 初経がまだの方
- 骨成長が終了していない方(身長がまだ伸びている方)
- 前兆を伴う片頭痛をお持ちの方
- 35歳以上で、1日15本以上の喫煙をされる方
- 手術前4週間以内、手術後2週間以内に該当する方
- 産後4週間以内の方
- 授乳中の方
- 閉経後の方
- 血管病変を伴う糖尿病(糖尿病性網膜症など)と診断されている方
- 重症高血圧の方
- 乳がん、子宮内膜がん、子宮頸がんおよびその疑いがある方
- 抗リン脂質抗体症候群と診断されている方
- 血栓性素因のある方
- 血栓性静脈炎、肺塞栓症、脳血管障害、冠動脈疾患またはその既往のある方
- 肺高血圧症または心房細動を合併する心弁膜症を有する方、亜急性細菌性心内膜炎の既往歴のある心臓弁膜症の方
- 重篤な肝障害のある方、肝腫瘍のある方
- 脂質代謝異常のある方
- 耳硬化症のある方 ※アリッサのみ使用可能
- 妊娠中に黄疸、持続性そう痒症または妊娠ヘルペスの既往歴のある方
- 同薬剤でアレルギーのある方
その他のお薬
GnRHアゴニスト(リュープリン®、スプレキュア®など)
偽閉経療法で使用するお薬です。1日2回の点鼻、もしくは4週間毎の注射での投与になります。排卵・月経が止まります。薬物療法の中では最も治療効果の高い薬ですが、更年期障害のような症状(ほてり、肩こり、頭痛)や、骨量減少といった副作用が問題となります。そのため、原則的に投薬は6か月を上限とし、再度投薬する場合は6か月間の休薬期間を置く必要があります。必要に応じて、血液検査や骨密度測定などを行います。
GnRHアンタゴニスト(レルミナ®)
偽閉経療法で使用するお薬です。GnRHアゴニストと似たような作用と副作用がある経口剤ですが、GnRHアゴニスト製剤よりも薬剤効果を早く得られます。毎日1錠食前に飲みます。筋腫だけを取り除く子宮筋腫核出術の前治療としてもよく用いられます。GnRHアゴニストと同様に原則的に投薬は6か月を上限とし、再度投薬する場合は6か月間の休薬期間をおく必要があります。6か月以降使う必要がある場合は自費診療となります。必要に応じて、血液検査や骨密度測定などを行います。
ジエノゲスト(ディナゲスト®)
1日2錠を朝夕2回に分けて毎日服用します。副作用として、不正出血、ほてり、頭痛、悪心などが起こりえます。特に内服開始後6か月以内では高頻度で不正出血を認めますが、徐々に出血量も頻度もおさまってくることがほとんどです。子宮腺筋症を有する方などでは、ときに貧血に陥るほどの連続した出血を起こすことがありますので、気になる出血が続くようならご連絡ください。低用量ピルと比較し排卵抑制効果に若干劣る一方で、子宮内膜を薄くする効果もあるため二次的な避妊効果が得られます。ただし、避妊を必要とする方は、治療期間中コンドームを使用するなど他の避妊方法併用が推奨されます。肝機能異常、骨密度低下などの可能性を考慮し、適宜血液検査を行います。
レボノルゲストレル放出子宮内システム (ミレーナ®)
子宮内に挿入する避妊器具の形状で、子宮内腔より少しずつプロゲスチン成分(レボノルゲストレル)が放出されることで効果を得る薬剤です。最大5年間の子宮内留置が可能です。挿入・抜去は婦人科外来で可能です。2014年に保険適用となりました。過多月経を有する方、月経困難症の方などに用いられますが、状態によっては不正出血や抜け落ちてしまう可能性があります。患者様に適した治療法かどうか、どうぞお尋ねください。
スリンダ®錠28
ドロスピレノンという黄体ホルモン単剤の経口避妊薬(Progestin-only pills;POP)で、日本初のミニピルにあたります。ドロスピレノンは、低用量ピルにおいても使用されている第4世代の合成黄体ホルモン(ヤーズ®配合錠、ドロエチ®配合錠、ヤーズフレックス®配合錠、アリッサ®配合錠に含有されているプロゲスチン成分)です。スリンダ®錠28は、海外ではすでに米国、仏国、豪州はじめ62の国又は地域で承認されており、本邦でも2025年5月に「避妊」の効能又は効果で承認されました。
黄体ホルモン単剤(プロゲスチン単剤)比較表
| ジエノゲスト(ディナゲスト錠、ジエノゲスト錠) | スリンダ錠28 | ||
|---|---|---|---|
| ジエノゲスト錠 0.5mg | ジエノゲスト錠 1mg | ||
| 使用目的 | 月経困難症治療 | 月経困難症治療 子宮内膜症治療 子宮腺筋症に伴う疼痛改善 |
避妊 |
| 成分 | ジエノゲスト 0.5mg | ジエノゲスト 1mg | (実薬錠1錠中)ドロスピレノン4㎎ |
| 内服方法 | 1日2回、毎日服用 導入時には、月経2~5日目から内服開始 |
1日1回、毎日服用 導入時には、月経初日から内服開始 |
|
| 主な効果効能 | 排卵の抑制 子宮内膜の菲薄化 月経痛の改善 PMS改善の可能性 二次的な避妊効果 |
排卵の抑制 子宮内膜の菲薄化 月経痛の改善 慢性骨盤痛の改善 子宮内膜症病巣の縮小 子宮腺筋症に伴う疼痛改善 PMS改善の可能性 二次的な避妊効果 |
避妊効果 排卵の抑制 子宮内膜の菲薄化 子宮頸管粘液の粘性増加 月経痛・PMS改善の可能性 ニキビ・むくみ軽快の可能性 |
| 特長 | 血栓症の原因となるエストロゲンを含まないため、従来の低用量ピル・経口避妊薬と比べて血栓症のリスクが少ない (喫煙者、高血圧、肥満、脂質異常症、40歳以上、血栓症リスクがある女性など、 従来のピルの内服が禁忌だった方にも処方が可能) |
||
| パール指数 | ー | 0.39 ※国内第Ⅲ相臨床試験より 《参考パール指数》 従来の経口避妊薬を正しく使用した際:0.3 ミレーナ®を正しく使用した際:0.3 |
|
- 治療を開始した後も、治療効果や副作用の具合をよくみながら、適宜治療方針を変更することが可能です。
ライフプランの変更に応じた治療の見直しもできますので、お気軽にご相談ください。